薬剤費自己負担額計算
ご利用にあたっての注意事項
この『薬剤費自己負担額計算』は、大原薬品工業株式会社の製品を
処方されている患者様向けとして、情報を提供するものです。
他社の製品を処方されている患者様向けの計算となっておりませんことを
ご了解のほど、お願いいたします。
わが国では、公的医療保険(国民皆保険)と、国や自治体の社会保障制度によって、医療費にかかる経済的負担を軽減してくれる医療費助成制度を定めています。
ここでは、「慢性骨髄性白血病」(CML)と診断され、治療を受けることになった患者さんのために、医療費の自己負担額を軽減するために利用できる各種制度について紹介します。
病気やケガで医療機関を受診した時に、健康保険などの公的医療保険により、窓口で「保険証」を提示すれば、実際にかかった費用の一部を支払えばよいことになっています(職業や年齢によりいくつかの種類があります)。
| 制度の種類 | 保険者(運営団体) | 手続き窓口 | |
|---|---|---|---|
| 健康保険 | 組合管掌健康保険 | 各健康保険組合 | 各健康保険組合 |
| 全国健康保険協会管掌健康保険 | 全国健康保険協会 (協会けんぽ) |
全国健康保険協会の各都道府県支部 | |
| 船員保険 | 全国健康保険協会 (協会けんぽ) |
全国健康保険協会の各都道府県支部 | |
| 共済組合 | 各共済組合 | 各共済組合 | |
| 国民健康保険 | 各国民健康保険組合 | 各国民健康保険組合 | |
| 各市区町村 | 各市区町村役場 | ||
| 後期高齢者医療制度 | 各都道府県の後期高齢者医療広域連合 | 各市区町村役場 | |
横にスクロールすると表の続きが見えます。
医療機関の窓口に支払う医療費の自己負担は、6歳未満(義務教育就学前)は2割、6歳(義務教育就学後)以上70歳未満は3割、70歳以上75歳未満の一般・低所得者は2割、75歳以上の一般・低所得者は1割、70歳以上で現役並み所得者は3割負担になります。

厚生労働省. わが国の医療保険について
http://www.mhlw.go.jp/file/06-Seisakujouhou-12400000-Hokenkyoku/0000172084.pdf
(後期高齢者医療の窓口負担割合の見直しについて(お知らせ))
令和4年(2022年)10月1日から、75歳以上の方等で一定以上の所得がある方は、医療費の窓口負担割合が2割になります。
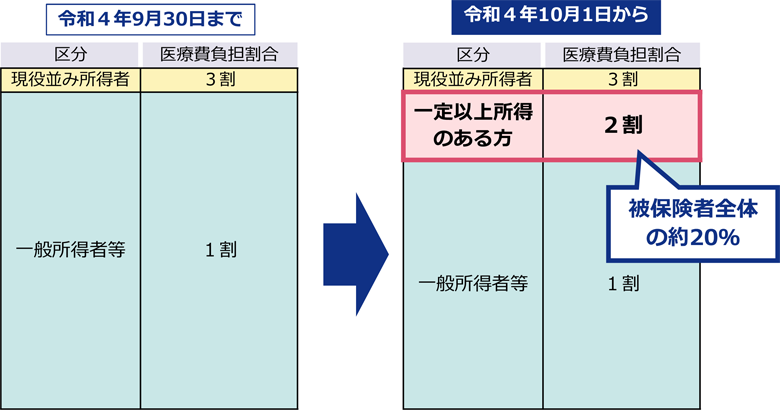
厚生労働省:後期高齢者の窓口負担割合の変更等(令和3年法律改正について)
後期高齢者医療制度の見直しについて
https://www.mhlw.go.jp/content/12400000/000977090.pdf
医療機関や薬局の窓口で支払った額※が、ひと月(月の初めから終わりまで)で上限額を超えた場合に、その超えた金額を支給する制度です。
※入院時の食費負担や差額ベッド代等は含みません。
厚生労働省:高額療養費制度を利用される皆さまへ(平成30年8月診療分から)
https://www.mhlw.go.jp/content/000333279.pdf
自己負担の上限額は、年齢(69歳以下と70歳以上)や所得水準によって異なります。また、70歳以上の方には、外来だけの上限額も設定されています。
| 適用区分 | ひと月の上限額(世帯ごと) | |
|---|---|---|
| ア | 年収約1,160万円~ 健保:標報83万円以上 国保:旧ただし書き所得901万円超 |
252,600円+(医療費-842,000)×1% <多数回該当:140,100円> |
| イ | 年収約770万~約1,160万円 健保:標報53万~79万円 国保:旧ただし書き所得600万~901万円 |
167,400円+(医療費-558,000)×1% <多数回該当:93,000円> |
| ウ | 年収約370万~約770万円 健保:標報28万~50万円 国保:旧ただし書き所得210万~600万円 |
80,100円+(医療費-267,000)×1% <多数回該当:44,400円> |
| エ | ~年収約370万円 健保:標報26万円以下 国保:旧ただし書き所得210万円以下 |
57,600円 <多数回該当:44,400円> |
| オ | 住民税非課税者 | 35,400円 <多数回該当:24,600円> |
横にスクロールすると表の続きが見えます。
厚生労働省. 高額療養費制度を利用される皆様へ(平成30年8月診療分から)
https://www.mhlw.go.jp/content/000333279.pdf
| 適用区分 | ひと月の上限額(世帯ごと) | ||
|---|---|---|---|
| 外来(個人ごと) | |||
| 現役並み | 年収約1,160万円~ 標報83万円以上/課税所得690万円以上 |
252,600円+(医療費-842,000)×1% <多数回該当:140,100円> |
|
| 年収約770万~約1,160万円 標報53万円以上/課税所得380万円以上 |
167,400円+(医療費-558,000)×1% <多数回該当:93,000円> |
||
| 年収約370万~約770万円 標報28万円以上/課税所得145万円以上 |
80,100円+(医療費-267,000)×1% <多数回該当:44,400円> |
||
| 一般 | 年収156万~約370万円 標報26万円以下 課税所得145万円未満等 |
18,000円 (年14万4千円) |
57,600円 <多数回該当:44,400円> |
| 住民税非課税等 | Ⅱ 住民非課税世帯 | 8,000円 | 24,600円 |
| Ⅰ 住民非課税世帯 (年金収入80万円以下など) |
15,000円 | ||
横にスクロールすると表の続きが見えます。
厚生労働省. 高額療養費制度を利用される皆様へ(平成30年8月診療分から)
https://www.mhlw.go.jp/content/000333279.pdf

A.事前にご加入の医療保険から「認定証」の交付を受けて、医療機関の窓口に提示し、窓口での支払いを負担の上限額までとする方法と、B.一旦医療機関の窓口で医療費を支払った後に申請により上限額を超えた分の払い戻しを受ける方法があります。
A.事前に認定書を提示する方法
B.一旦支払った後に支給を申請する方法※
平成26年5月に「児童福祉法の一部を改訂する法律」が成立し、平成27年1月より新たな医療費助成制度が実施されるようになりました。CMLは、小児の全白血病の中で2~3%を占める比較的まれな病気ですが、多くは思春期以降で発症するようです※。
※参考:小児慢性特定疾病情報センター
| 階級区分 | 階級区分の基準 ( )内は夫婦2世帯の場合における年収の目安 |
患者負担割合:2割 | |
|---|---|---|---|
| 自己負担上限額 (外来+入院) |
|||
| 一般 | 重症※ | ||
| 生活保護 | - | 0 | 0 |
| 低所得Ⅰ | 市町村民税非課税(世帯) 本人年収:~約80万円 | 1,250 | 1,250 |
| 低所得Ⅱ | 市町村民税非課税(世帯) 本人年収:~約200万円 | 2,500 | 2,500 |
| 一般所得Ⅰ | 市町村民税非課税 7.1万円未満 (~約430万円) |
5,000 | 2,500 |
| 一般所得Ⅱ | 市町村民税非課税 25.1万円未満 (~約850万円) |
10,000 | 5,000 |
| 上位所得 | 市町村民税非課税 25.1万円以上 (約850万円~) |
15,000 | 10,000 |
| 入院時の食事療養費 | 1/2自己負担 | ||
横にスクロールすると表の続きが見えます。
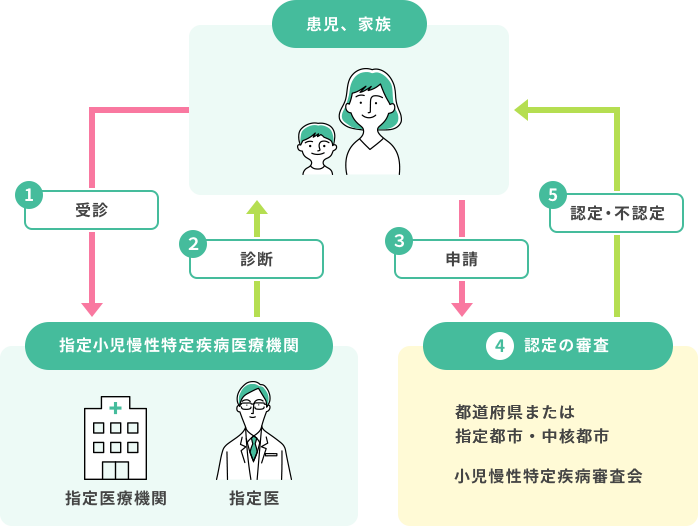
「行政手続きにおける特定の個人を識別するための番号の利用等に関する法律(平成25年法律第27号)の施行に伴い、平成28年1月より各申請書等にマイナンバーの記載をお願いするようになりました。
マイナンバーを記載する際は、本人確認のため、番号を確認できる書類(通知カード)のほか、身元(実存)確認の書類(運転免許所など)のご提出が必要となります。
※個人番号カードが発行されていれば、個人番号カードのみで構いませんが、詳しくは各保健福祉事務所へお問い合わせください。

| 社会保障制度の種類 | 申請窓口 | 制度の概要 |
|---|---|---|
| 傷病手当金 | 加入している 公的医療保険 |
病気やけがで収入が得られないときに保障する制度です。 |
| 医療費控除 | 税務署 | 税負担を軽減する制度です。 |
| 生活福祉資金 貸与制度 |
各市区町村 社会福祉協議会 |
社会福祉協議会の貸付制度です。 |
| ひとり親家庭等 医療費助成制度 |
各市区町村の担当窓口 | ひとりで養育している家庭の医療費を助成する制度です。 |
| 障害年金 | 各市区町村の年金窓口 年金事務所 |
障害の残った65歳未満の方へ 早期に年金を支給する制度です。 |
| 生活保護制度/ 医療扶助 |
福祉事務所 | 病気などで収入が得られない方の救済制度です。 |
横にスクロールすると表の続きが見えます。
※上記のほかにも、国や自治体では病気の種類などによって、公的助成制度を設けています。詳しくは、各自治体へお問い合わせください。
世界の医療制度は、財源とサービス提供の面から、①国営システム、②民間保険システム、③社会保険システムの3つに大別されます。ここでは主要国の採用する医療制度と現状および課題とともに、わが国の医療制度について解説します。
| 医療制度の違い | 特徴 |
|---|---|
| 国営システム | 税金を財源として、国民一般に、ほぼ無料で医療サービスを提供(主な採用国:イギリス、北欧諸国) |
| 民間保険システム | 国民一般に対する公的医療保障制度はなく、多くの国民は、民間保険に加入(主な採用国:アメリカ、オランダ、シンガポール) ※公的な医療保障制度は、高齢者等を対象とする制度と生活保護受給者を対象とする制度のみ |
| 社会保険システム | 多くの国民が公的医療保険に加入し、その保険料を医療費の財源とし、医療サービスを提供(主な採用国:日本、ドイツ、フランス) |
横にスクロールすると表の続きが見えます。
イギリスでは、診療所の医師と病院の専門医で機能と役割を分担しています。診療所の医師は、日ごろから登録患者の健康相談や健康管理をする「家庭医」の役割を担い、病院の専門医は高度医療、専門的な医療を担うといった制度が成り立っています。そのため最初に病院に行っても、診療所の医師の紹介状がなければ受け付けてもらえません。
外国人も含め国内に住所を持つ人は、各地域にある近隣の診療所に登録します。病気やケガをした場合は、登録した診療所を受診します。入院の必要性や高度な専門医療が必要と判断された段階で、医師は紹介状を発行して、患者さんが病院の診察予約を取り、受診することになります。
つまりイギリスでは、医療機関や医師の選択について自由は認められていません。また、診療所は開業も自由にできるわけではなく、病院はすべて国営病院であるため、働く専門医はすべて公務員として国から給料を受けとっています。診療所の医師は基本的に登録をした住民1人当たり年間いくらという診療報酬を国から受け取り、診療内容によって報酬の金額は変わりません。このようなイギリスの国民医療制度が「National Health Service:NHS」というものです。
NHSは基本的に医療費を税金で賄うため、患者さんの自己負担はありません。また、国が計画的に医療環境を整備しているため地方格差も少なく、病気の種類や重症度にかかわらず特定の病院に患者さんが集中することもないようです。
しかし、税金のうちどれだけの額が医療に使われるかは、財政状況によって異なることになります。第二次世界大戦後、不況に陥り、税収が減り、医療費が削減されたことで病院の設備や整備は予定どおり進まなかったことがありました。その結果、医療関係者の人件費も削減され、ストライキが頻発する事態が起こり、結果的に診療所から紹介された患者さんが、病院への入院を何ヵ月も待たされるという負の連鎖につながってしまったのです。
イギリスのEU離脱を契機に、スコットランドがイギリスからの独立を主張する機運が高まったことは記憶に新しい出来事でした。イギリスの財源にスコットランドは大きく貢献しているため、もしスコットランドの独立を容認すれば、国の財政状況が悪化するのは必至です。イギリスの医療制度を絶賛する人もいますが、国営システムは、財政悪化に伴い、医療の質の低下につながるリスクもあるのです。
| メリット | 基本的に医療費の自己負担がなく、施設の設備や医療の質の地域格差も少ない |
|---|---|
| リスク | 財政状況が悪化すると医療サービスの質の低下につながる可能性がある |
横にスクロールすると表の続きが見えます。
アメリカの公的医療制度には、高齢者および障害者を対象とする「メディケア」と 生活保護受給者を対象とする「メディケイド」 がありますが、それ以外の国民は民間保険に加入することになっています。例えば、自営業者は個人で、企業に所属する従業員は企業が保険料を負担して、民間保険に加入しているのです。
OECD(経済協力開発機構)の発表に基づく保健医療支出の国際比較をみると、アメリカの支出は飛びぬけて高いです。これは、質の高い医療には高い対価が支払われる、自由競争を基本とした医療制度によるものです。
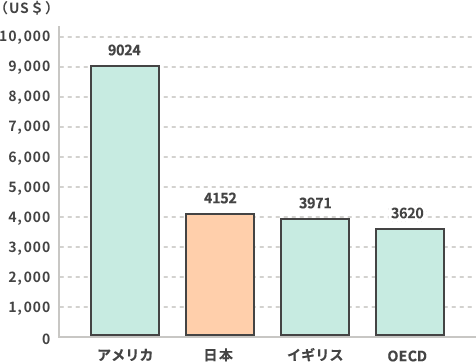
出典:OECD Health Statistics 2016(OECD.Stat)および医療経済研究機構による推計
注:アメリカは旧基準による推計。
2000年以降、アメリカは医療保険を従業員に提供する事業主が減少し、無保険者が増加しました。民主党政権では歴代、医療保険改革を検討してきましが、公的制度は政府の権限を大きくして、国民の負担が増えるという理由によって議会で可決されませんでした。そこでオバマ元大統領は、国民すべてが民間保険に加入する義務を負う案を考えました。これが「オバマケアの基本」です。
しかし、低所得者は保険料を支払えませんので、保険料を補助する財源は富裕層からの税金で賄うということになります。ここで問題となるのが、低所得者は既に病気を持っている人が少なくないこと。つまり、国民が支払う保険料と比べて医療費は多くなるため、保険料が上がってしまう可能性があるのです。
アメリカは個人の選択が尊重される国です。当然、保険料を支払ってきた人たちは、「自分たちにとって割が合わない」と主張する声も高まり、「オバマケア」に対して根強い反発があります。トランプ大統領はこうした声を集めて、規制を緩和しようとしています。アメリカの医療は世界最高水準を誇るといわれていますが、民間保険システムでは、貧富の格差が医療サービスの質の差にも影響を及ぼしかねないのです。
わが国では自分の意思で、どこの医療機関でも受診することができます。また、診療行為の内容によって診療報酬が支払われます。こうした社会保険システムは、国民が毎月保険料を納めるという義務は生じますが、高額な医療費を全額自己負担する必要はありません。加入している公的医療保険から医療費の7割が給付されるので、基本的には3割負担します。また、国や自治体では、さまざまな医療費助成制度を設けており、所得に応じて自己負担割合をさらに軽減することもできます。
しかし、少子高齢化の進展に伴い、医療費が増加しているため、この制度を維持することが難しい局面を迎える状況にあります。国民皆保険制度は、諸外国の医療制度より優れていると評価されることも少なくありませんが、超高齢化社会に突入すれば、制度を維持できなくなる公算は大です。そのため国は、ジェネリック医薬品の普及を高めることを掲げ、2021年(令和3年)6月の閣議決定において、2023年度末までに全ての都道府県で数量シェアを80%以上とすることを目標としています。
われわれ国民も、医療費の増加に悩むわが国の将来を考え、一人ひとりが医療費の抑制に貢献しつつ、これからの若い世代の人たちへの負担軽減も考慮しながら、最良の医療を持続的に受療できる努力をしていく時代を迎えようとしているのではないでしょうか。
| 長所 | 課題 |
|---|---|
| 必要な時に必要な医療を受けられる環境が整備されており、だれもが平等に医療を受けられる | 2017年度は健康保険組合の7割が赤字で、現役世代の保険料負担だけでは、高齢者医療を支えきれなくなる(公的医療保険の収入悪化) |
| 健康保険証があれば、いつでも、どこの病院でも受診することができる | 国民の医療費削減意識が希薄となれば、財政はより悪化(国民はセルフメディケーションの意識を持つことが重要) |
| 高額な医療費負担を緩和するための医療費助成制度が設けられている | 医療費の30%以上は税金で補われており、少子高齢化によって社会保障制度の財源にも影響(個々に医療費の問題を考えて行動する) |
| 「出来高払い」で希望に応えられる医療を受けることも可能である | 「出来高払い」の診療は過剰な医療行為につながる可能性もある |
横にスクロールすると表の続きが見えます。
参考:関西広域連合(諸外国の医療保険制度の比較)
薬剤費自己負担額計算